- 1 Методы обследования на туберкулез
- 2 Методы обследования, применяемые для раннего выявления туберкулеза
- 3 Методы обследование на туберкулез, применяемые в учреждениях общей лечебной сети
- 4 Методы обследования на туберкулез, используемые в противотуберкулезных учреждениях
- 5 Обследование при лечении туберкулеза
Методы обследования на туберкулез
Обследование при туберкулезе состоит из комплекса методов, которые приметаются как для диагностики туберкулеза, так и для контроля результатов лечения. Методы обследования при туберкулезе можно разделить на 3 группы:
- Методы обследования, применяемые для раннего выявления туберкулеза в рамках массовых профилактических мероприятий. Их применение регламентируется Санитарными правилами и нормами СанПиН 3.3686-21 “Санитарно-эпидемиологические требования по профилактике инфекционных болезней”.
- Методы обследования, применяемые в учреждениях общей лечебной сети (в поликлиниках или стационарах) при подозрении на туберкулез перед направлением пациента на консультацию в противотуберкулезный диспансер. Регламентируются Приказом Министерства здравоохранения РФ от 15 ноября 2012 г. N 932н “Об утверждении Порядка оказания медицинской помощи больным туберкулезом”.
- Методы обследования, используемые в противотуберкулезных учреждениях для подтверждения диагноза туберкулеза и контроля за результатами лечения. Они определены в Приказе Министерства здравоохранения РФ от 29 декабря 2014 г. № 951 “Об утверждении методических рекомендаций по совершенствованию диагностики и лечения туберкулеза органов дыхания”.
Методы обследования, применяемые для раннего выявления туберкулеза
Одним из основным методов профилактики туберкулеза являются мероприятия по его раннему выявлению, которые позволяют предупредить развитие запущенных и трудноизлечимых форм заболевания. Раннее выявление туберкулеза у взрослых осуществляется при проведении профосмотров, основным компонентом которых является флюорография (в том числе цифровая) или рентгенография.
Флюорография с целью раннего выявления туберкулеза подросткам 15-18 лет и взрослым проводится не реже 1 раза в 2 года. В субъектах Российской Федерации, муниципальных образованиях с показателем заболеваемости населения туберкулёзом 40 и более случаев на 100 тысяч населения в год – не реже 1 раза в год. Субъекты Сибирского Федерального округа относятся к их числу.
Выделяют группы лиц, у которых флюорограмма проводится два раза в год.
В целях раннего выявления туберкулёза у детей (до 14 лет включительно) проводится иммунодиагностика. К методам иммунодиагностики относят пробу Манту, Диаскин-тест, T-SPOT и квантифероновый тест.
Пробу Манту проводят 1 раз в год всем вакцинированным против туберкулёза детям начиная с 12-месячного возраста до 7 лет включительно независимо от результата предыдущих проб, а также детям в возрасте от 8 до 14 лет включительно, не ревакцинированным против туберкулеза, у которых при предыдущем обследовании проба Манту дала отрицательный результат.
Остальным детям в возрасте от 8 до 14 лет включительно проводится Диаскин-тест или, при наличии противопоказаний, in vitro тесты, основанные на оценке высвобождения Т-лимфоцитами гамма-интерферона (Т-SPOT TB).
Детям, не вакцинированным БЦЖ и некоторым другим группам детей реакция Манту проводится 2 раза в год.
В целях раннего выявления туберкулёза у детей от 15 до 18 лет проводятся и плановая ежегодная туберкулинодиагностика 1 раз в год, и периодические флюорографические обследования с той же частотой, что у взрослых.
Существуют группы риска подростков (хронические заболевания, неблагополучные семья, мигранты, проживание в организациях социального обслуживания), где обследование на туберкулез проводятся 2 раза в год.
Методы обследование на туберкулез, применяемые в учреждениях общей лечебной сети
При подозрении на туберкулез легких в нетуберкулезных медицинских организациях (стационарах и поликлиниках) проводится обследование на туберкулез, включающее следующие клинические исследования:
- рентгенологическое исследование органов грудной клетки;
- общий анализ крови;
- исследование мокроты на кислотоустойчивые микобактерии методом микроскопии с окраской по Цилю-Нильсену трехкратно.
При подозрении на туберкулез внелегочной локализации в медицинских организациях проводится обследование на туберкулез, включающее следующие клинические исследования:
- лучевое (рентгенологическое, томографическое, ультразвуковое, магнитно-резонансное) или специальное, с учетом пораженного органа, инструментальное исследование;
- общий анализ крови, мочи;
- осмотр врачом-специалистом с учетом локализации предполагаемого очага туберкулеза;
- исследование биологического материала (моча, ликвор, пунктат, гной, отделяемое свищей, выпот) из предполагаемого очага туберкулеза на кислотоустойчивые микобактерии методами микроскопии и посева и морфологические исследования: цитологические и гистологические. Материал для посева на МБТ при этом передается в противотуберкулезный диспансер, где есть лаборатория для проведения этого метода исследования.
Методы обследования на туберкулез, используемые в противотуберкулезных учреждениях
Анализы мокроты на туберкулез
Помимо мокроты, перечисленными ниже методами исследуется и другой патологический материал. К методам исследования всего патологического материала, как и анализа мокроты на туберкулез в частности, относятся следующие микробиологические и молекулярно-генетическое методы:
- исследование на МБТ методом люминесцентной микроскопии;
- исследование на МБТ посевом на жидкие и твердые среды;
- исследование мокроты на ДНК МБТ методом ПЦР;
- исследование чувствительности МБТ к противотуберкулезным препаратам методом ПЦР и методом посева;
- типирование МБТ (определение вида).
Иммунологическое исследование
Рентгенологические методы исследования
Эндоскопические и хирургические методы исследования
Бронхоскопия (фибробронхоскопия)–это исследование внутренних поверхностей трахеи и бронхов. Исследование выполняется специальным оптическим прибором – фибробронхоскопом, сконструированным по принципу световолоконной оптики и представляющим собой гибкую длинную трубку. При выявлении каких-либо изменений проводится биопсия. Проводят цитологическое и гистологическое исследование материала.
Исследование проводится под местной анестезией верхних дыхательных путей лидокоином. Существует вид бронхоскопии (ригидная бронхоскопия), которая проводится под общим наркозом ригидным (жестким) фиброскопом.
Торакоскопия – это операция, при которой в плевральную полость через прокол вводят гибкий торакоскоп с подсветкой и миниатюрной камерой, при помощи которого осматривают плевральные листки, находят изменения, забирают их фрагменты и проводят гистологическое исследование забранного материала. Основное показание к этой операции – плеврит неясной этиологии.
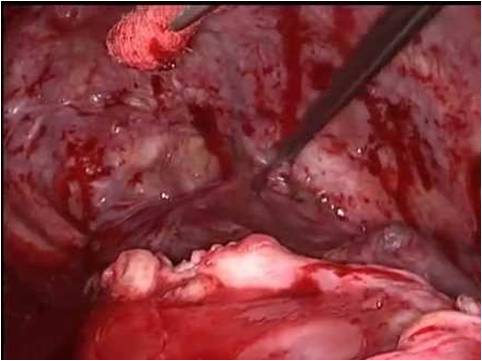
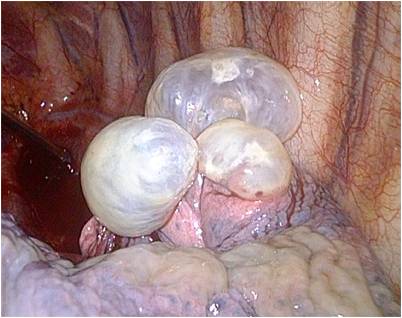
Вот что, например, можно увидеть при торакоскопии: на первом снимке видна торакоскопическая картина туберкулезно-измененной плевры, с казеозными наслоениями на ней. На втором снимке видны буллы- выпячивания легочной ткани в плевральную полость, которые являются причинами пневмоторакса при их разрыве.
Биопсия – забор кусочка тканей для исследования под микроскопом.
Открытая биопсия легкого – хирургический метод диагностики, заключающийся в операции на грудной клетке, вовремя которой забирается кусочек легкого для биопсии. Исследование проводится под общим наркозом. Проводят гистологическое исследование материала.
Трансторакальная биопсия легкого – забор кусочка легкого посредством прокола грудной клетки толстой иглой под местным обезболиванием места прокола. Проводят цитологическое и гистологическое исследование материала.
Гистологическое исследование – это исследование тканей на наличие комплекса изменений, характерных для туберкулеза или других заболеваний.
Цитологическое исследование материала – это исследование патологического материала на наличие клеток воспаления и различных бактерий.
Другие исследования
- общие и биохимические анализы крови,
- анализы мочи,
- анализы других жидкостей организма,
- посевы диагностического материала на нетуберкулезные микроорганизмы,
- ультразвуковые исследования внутренних органов,
- электрокардиография (ЭКГ),
- исследование функции внешнего дыхания,
- плевральные пункции,
- пункционные биопсии различных органов.
В общем анализе крови при туберкулезе может отмечаться небольшое увеличение лейкоцитов, особенно палочкоядерных нейтрофилов, снижение эозинофилов, лимфоцитов, увеличение моноцитов, увеличение скорости оседания эритроцитов (СОЭ). Но может не быть никаких изменений.
В общем анализе мочи может отмечаться повышение белка, появление эритроцитов и лейкоцитов. Но так же изменений может не быть.
Изменения в биохимическом анализе зависят от наличия сопутствующих заболеваний и реакции на приме противотуберкулезных препаратов.
Плевральная пункция – манипуляция, заключающаяся в проникновении в плевральную полость путем прокола иглой. Процедура выполняется с целью диагностики, лечения, в плановом или экстренном порядке.
Диагностическая плевральная пункция позволяет понять: есть ли в плевральной полости воздух, жидкость, определить происхождение жидкости (воспалительная ли это жидкость (экссудат), не воспалительная (транссудат), лимфа, кровь, гной), сделать ее забор для анализа.
Плевральная пункция, проводимая с лечебной целью, нужна для удаления содержимого из плевральной полости, ее промывания, введения лекарственных веществ.
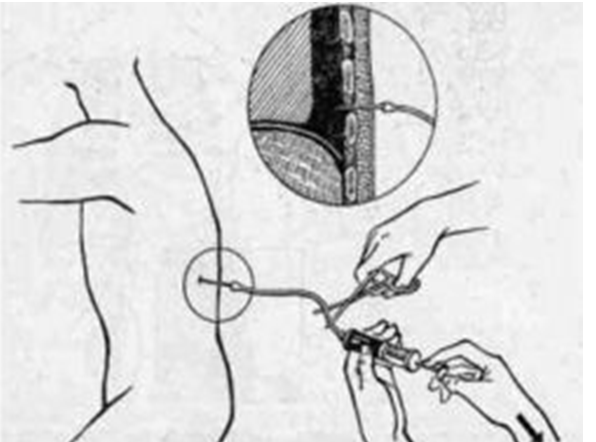
Для плевральной пункции используется игла с тупым срезом, герметично соединенная резиновым переходником с системой для откачивания жидкости.

Манипуляция осуществляется в положении пациента сидя на стуле лицом к спинке. Голова и туловище должны быть наклонены вперед, а рука отведена за голову (для расширения межреберных промежутков) или опираться о спинку стула. Место прокола обрабатывается спиртом и раствором йода. Затем проводят местную анестезию – как правило, раствором новокаина.
Место пункции зависит от ее целей. Если необходимо удалить воздух (пункция плевральной полости при пневмотораксе), то прокол осуществляют в третьем — четвертом межреберье по передней или средней подмышечной линии. В случае удаления жидкости (пункция плевральной полости при гидротораксе) прокол совершается в шестом — седьмом межреберье по средней или задней подмышечной линии. Игла соединяется со шприцом с помощью резиновой трубки. Откачивание содержимого плевральной полости проводится медленно, чтобы исключить смещение средостения.
После пункции место пункции обрабатывается йодонатом и спиртом, после чего накладывается стерильная салфетка и закрепляется лейкопластырем. Материал, полученный при пункции, должен быть доставлен в лабораторию для исследования не позднее чем через час. Как по результатам анализа жидкости различит различные виды плеврита – смотрите здесь.
Пункционная биопсия органа – это прокол органа под местной анестезии тонкой иглой с целью получения через нее материала для цитологического исследования.
Пробное лечение
Пробное лечение при подозрении на туберкулез представляет собой назначение с диагностической целью 4 противотуберкулезных препаратов. Назначается, когда применение других методов обследования на туберкулез не позволяет ни подтвердить, не исключить это заболевание.
Обычно назначают изониазид, рифампицин, пиразинамид и этамбутол.
Длительность курса – не менее 1 месяца.
Оценивают изменение общего состояния, анализов и рентгенологической картины до и после назначения лечения. Улучшение свидетельствует о туберкулезном характере изменений.
Проба Коха
Подкожная туберкулиновая проба Коха (полное название) проводится для диагностики или дифференциальной диагностики туберкулёза. Подкожно вводится детям 20 туберкулиновых единиц, взрослым – 50 или 100 туберкулиновых единиц туберкулина ППД-Л.
Проводится в условиях стационара, в основном, при внелегочных формах туберкулеза.
Оцениваются реакции – общая, температурная, уколочная, очаговая, изменения в общем и биохимическом анализах крови.
После проведения, в случае положительной пробы, обязательно назначают противотуберкулезные препараты.
Общая реакция считается положительной при появлении озноба, головной боли, болей в суставах, болей по ходу позвоночника, сердцебиения и других симптомов интоксикации.
Температурная реакция считается положительной при повышении температуры тела на 0,5 градуса по сравнению с максимальной температурой до введения туберкулина.
Уколочная реакция считается положительной при размерах инфильтрата 15 мм и более на месте введения туберкулина.
Очаговая реакция считается положительной при появлении (усилении) у больного симптомов поражения страдающего органа.
В анализах крови оцениваются изменения по отношению к исходным.
Оценка производится через 72 часа. Положительные пробы свидетельствуют в пользу туберкулеза.
Обследование при лечении туберкулеза
При лечении в ходе основного курса химиотерапии туберкулеза обследование проводится с частотой, определяемой фазой и видом режима химиотерапии.
Обычно анализы мокроты, общие анализы крови и мочи, биохимические анализы крови назначаются один раз в 1 или 2 месяца, рентгенологическое обследование- 1 раз в два месяца. При необходимости контрольное обследование может быть проведено в более ранние сроки.
Другие виды обследования на туберкулез могут проводиться повторно, если этого требует конкретная ситуация.
По окончании основного курса лечения туберкулеза сроки обследования определяются группой диспансерного наблюдения и клинической необходимостью.
Если у Вас остались вопросы, Вы можете задать их здесь.
